Tabla I. Características demográficas, clínicas y de desigualdad de la muestra.
|
| |
% (n)
|
Características
Edad (años)
Sexo varón
HTA
DM
DLP
|
42,93
64,7% (44)
19,1% (13)
11,8% (11)
20,6% (14)
|
Tipo de crisis
Focales
Generalizadas
Focales con ETCB
Inicio desconocido
|
27,9% (19)
27,9% (19)
41,2% (28)
2,9% (2)
|
Tipo de epilepsia
Focal
Generalizada
Inicio desconocido
|
63,2% (43)
26,5% (18)
10,3% (7)
|
Etiología
Estructural
Genética
Desconocida
|
32,4% (22)
7,4% (5)
60,3% (41)
|
Número de fármacos
|
1,81
|
Tiempo de evolución (años)
|
17,57
|
Libertad de crisis (años)
|
3,34
|
EFR
|
26,5% (18)
|
Seguimiento en una unidad de epilepsia
Actual
Previo
|
4
4
|
ATG
|
10/14 = 71%
|
Población total
|
68 pacientes
|
ATG: advanced therapeutic gap; DLP: dislipidemia; DM: diabetes mellitus; EFR: epilepsia farmacorresistente; ETCB: evolución a tonicoclónica bilateral; HTA: hipertensión arterial; n: tamaño muestral.
|
En cuanto a las crisis epilépticas, la mayoría de los pacientes presentaba crisis focales con (41,2%) o sin evolución (27,9%), mientras que las crisis generalizadas se dieron en el 27,9% de la población. En tan solo dos pacientes (2,9%) no se pudo filiar el tipo de inicio de las crisis.
El tipo de epilepsia más frecuente fue la focal, con un 64,7% de los casos, mientras que la generalizada se presentó en un 26,5%. No se pudo confirmar el tipo de epilepsia casi en el 9% de los casos, y se etiquetó como de inicio desconocido. Etiológicamente, en la mayoría de los casos (60%) no se consiguió determinar la causa subyacente de la enfermedad. Tras éstos, la etiología más frecuente fueron las lesiones estructurales (el 32,4% de los casos), con un porcentaje menor de etiología genética (7,4%). La duración de la enfermedad fue elevada, con una media de 17,57 años, con un rango amplio (0-71).
A nivel terapéutico, la media de fármacos anticrisis empleados fue de 1,81, hasta con un máximo de seis fármacos en el mismo paciente. El fármaco más empleado fue el levetiracetam (33,8% pacientes), seguido del ácido valproico (27,9%), la lamotrigina (22,1%), las benzodiacepinas (14,7%), el perampanel y la carbamacepina (13,2% en ambos). El resto de los fármacos se utilizó en menos del 10% de los pacientes. En la figura 1 se detallan los fármacos empleados.
Figura 1. Porcentaje de pacientes que se encuentran en tratamiento con cada fármaco anticrisis en la muestra.
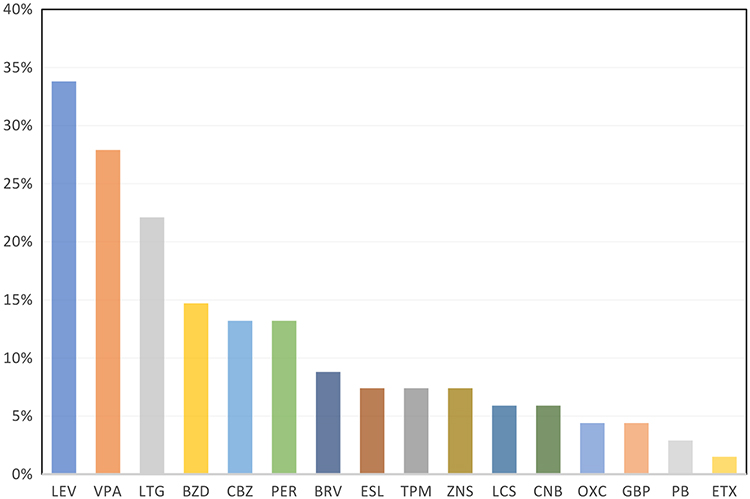
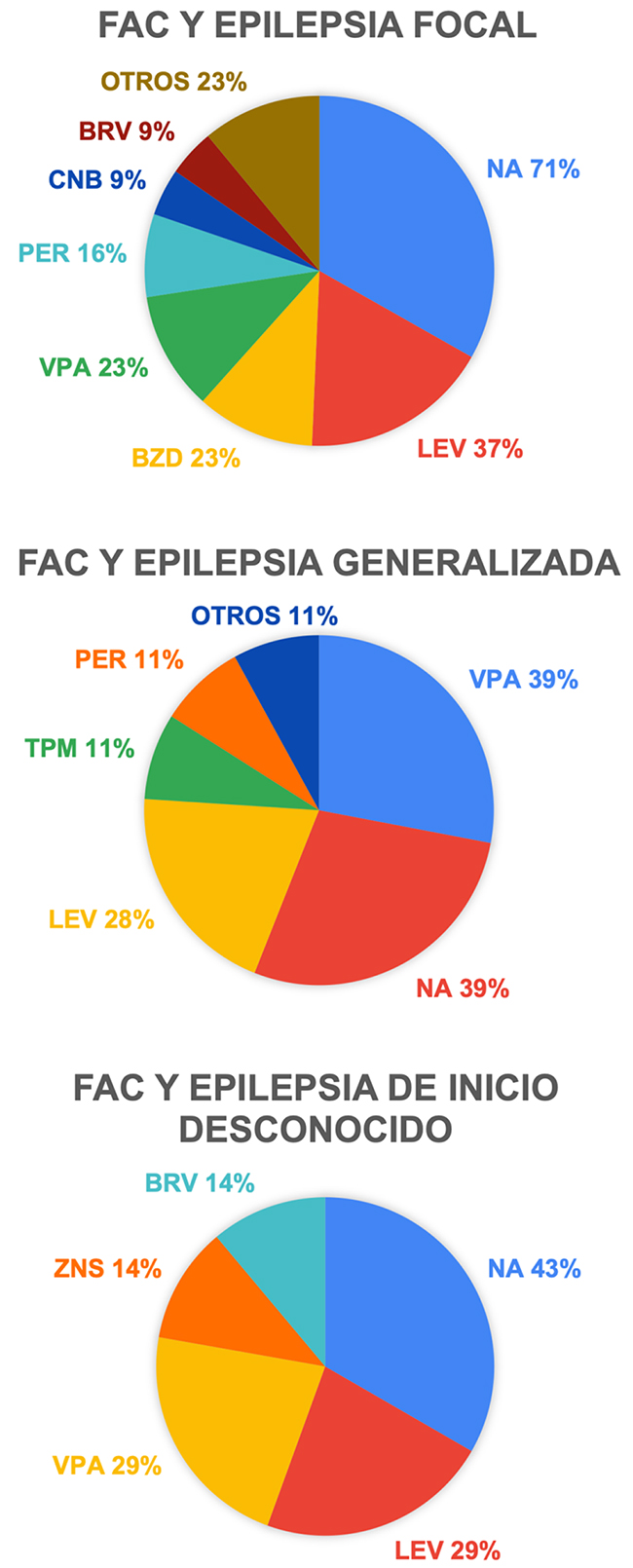
Si agrupamos el grupo farmacológico de los bloqueantes del canal de sodio (carbamacepina, oxcarbacepina, eslicarbacepina, lamotrigina y lacosamida), superan al levetiracetam como el más prescrito, con un 50% en el total de la muestra. La figura 2 ilustra el tipo de fármaco más prescrito en función del tipo de epilepsia.
Figura 2. Porcentaje de fármacos más usados en función del tipo de epilepsia.
La media de libertad de crisis en nuestra población fue de 3,34 años, con un rango de hasta 36 años sin crisis en un paciente. La EFR se dio en el 26,5% (18 pacientes en total). No se objetivaron diferencias en variables demográficas entre pacientes con y sin EFR. Tampoco se encontraron diferencias en cuanto a variables de su epilepsia. Sí se encontraron diferencias en el tiempo de evolución de la enfermedad, con una media de 32 años en la EFR frente a 12 años en el resto de los pacientes (
p = 0).
Para finalizar, valorando la equidad y la facilidad para el acceso a los recursos, cuatro pacientes con EFR se encontraban en seguimiento en una unidad de epilepsia con acceso a monitorización videoelectroencefalográfica y otros cuatro habían sido valorados en ella, pero actualmente no continuaban revisiones allí. Estos datos permiten calcular un ATG del 71% (10/14) y dejan fuera a los que fueron valorados, pero que actualmente no continuaban el seguimiento. Los motivos de no acceso a la unidad de epilepsia fueron diversos (largas listas de espera, no derivación previa, deseo del paciente…). El resto de los datos sobre EFR se puede consultar en la tabla II.
Tabla II. Diferencias demográficas, clínicas y terapéuticas entre pacientes con epilepsia farmacorresistente y pacientes con epilepsia no farmacorresistente.
|
| |
EFR (n)
|
p
|
Sí (18)
|
No (50)
|
Edad (años)
|
45,06
|
42,16
|
0,59
|
Sexo varón
|
66,7% (12)
|
64% (32)
|
0,839
|
Tipo de crisis
Focales con/sin evolución
Generalizadas
Inicio desconocido
|
88,9% (16)
5,6% (1)
5,6% (1)
|
62% (31)
36% (18)
2% (1)
|
0,042
|
Tipo de epilepsia
Focal
Generalizada
Inicio desconocido
|
83,3% (15)
11,1% (2)
5,6% (1)
|
56% (28)
32% (16)
12% (6)
|
0,118
|
Etiología
Estructural
Genética
Desconocida
|
22,2% (4)
5,6% (1)
72,2% (13)
|
36% (18)
8% (4)
56% (28)
|
0,481
|
Años de evolución
|
32,06
|
12,36
|
0,000
|
Número de fármacos
|
3,44
|
1,22
|
0,001
|
Fármacos
Ácido valproico
Levetiracetam
Brivaracetam
Bloqueantes del canal de sodio
Benzodiacepinas
Perampanel
Topiramato
Zonisamida
Cenobamato
Etosuximida
Gabapentina
Fenobarbital
|
50% (9)
50% (9)
22,2% (4)
83,3% (15)
38,9% (7)
22,2% (4)
22,2% (4)
0%
22,2% (4)
0%
11,1% (2)
11,1% (2)
|
20% (10)
28% (14)
4% (2)
38% (19)
6% (3)
10% (5)
2% (1)
10% (5)
0%
2% (1)
2% (1)
0%
|
0,019
0,082
0,038
0,001
0,002
0,18
0,015
0,203
0,004
0,735
0,169
0,067
|
EFR: epilepsia farmacorresistente; n: tamaño muestra; p: significación estadística.
|





